ABSTRACT
Objective: To determine the incidence of the reversed halo sign (RHS) in patients with pulmonary infarction (PI) due to acute pulmonary embolism (PE), detected by computed tomography angiography (CTA) of the pulmonary arteries, and to describe the main morphological features of the RHS. Methods: We evaluated 993 CTA scans, stratified by the risk of PE, performed between January of 2010 and December of 2014. Although PE was detected in 164 scans (16.5%), three of those scans were excluded because of respiratory motion artifacts. Of the remaining 161 scans, 75 (46.6%) showed lesions consistent with PI, totaling 86 lesions. Among those lesions, the RHS was seen in 33 (38.4%, in 29 patients). Results: Among the 29 patients with scans showing lesions characteristic of PI with the RHS, 25 (86.2%) had a single lesion and 4 (13.8%) had two, totaling 33 lesions. In all cases, the RHS was in a subpleural location. To standardize the analysis, all images were interpreted in the axial plane. Among those 33 lesions, the RHS was in the right lower lobe in 17 (51.5%), in the left lower lobe in 10 (30.3%), in the lingula in 5 (15.2%), and in the right upper lobe in 1 (3.0%). Among those same 33 lesions, areas of low attenuation were seen in 29 (87.9%). The RHS was oval in 24 (72.7%) of the cases and round in 9 (27.3%). Pleural effusion was seen in 21 (72.4%) of the 29 patients with PI and the RHS. Conclusions: A diagnosis of PE should be considered when there are findings such as those described here, even in patients with nonspecific clinical symptoms.
Keywords:
Pulmonary embolism; Pulmonary infarction; Computed tomography angiography.
RESUMO
Objetivo: Verificar a incidência do sinal do halo invertido (SHI) associado a infartos pulmonares (IP) relacionados ao tromboembolismo pulmonar (TEP) agudo, identificado por angiotomografia (angio-TC) de artérias pulmonares, e demonstrar as principais características morfológicas do SHI. Métodos: Foram avaliadas 993 angio-TCs, após estratificação de risco clínico para TEP entre janeiro de 2010 e dezembro de 2014. TEP foi encontrado em 164 pacientes (16,5%), sendo que três exames foram descartados devido a artefatos de movimentação respiratória. Dos 161 exames restantes, em 75 (46,6%) foram identificadas imagens compatíveis com IP, totalizando 86 lesões; o SHI foi observado em 33 (38,4% dos pacientes) dessas lesões. Resultados: Dos 29 pacientes com lesões características de IP com o SHI, 25 pacientes (86,2%) apresentavam lesão única e 4 (13,8%), lesão dupla. Todas as imagens compatíveis com SHI eram de localização subpleural. Para padronizar a análise, todas as imagens foram interpretadas no plano axial. Em relação à distribuição lobar das 33 lesões, o SHI estava localizado no lobo inferior direito, em 17 (51,5%); no lobo inferior esquerdo, em 10 (30,3%); na língula, em 5 (15,2%) e no lobo superior direito, em 1 (3,0%). Áreas de baixa atenuação no interior dos IPs com o SHI foram observadas em 29 das 33 lesões (87,9%). O SHI apresentava formato ovalado em 24 (72,7%) dos casos e formato arredondado, em 9 (27,3%). Derrame pleural foi encontrado associado aos IP com o SHI em 21 pacientes (72,4%). Conclusões: O achado de imagens com essas características, mesmo em pacientes com sintomatologia inespecífica, deve alertar para a possibilidade do diagnóstico de TEP.
Palavras-chave:
Embolia pulmonar; Infarto pulmonar; Angiografia por tomografia computadorizada.
INTRODUÇÃOO tromboembolismo pulmonar (TEP) agudo é uma importante causa de morbidade e mortalidade que requer diagnóstico precoce para um tratamento adequado. O TEP é a terceira causa de morbidade e mortalidade entre as doenças cardiovasculares agudas e a causa mais comum de óbitos em pacientes internados. No entanto, acredita-se que a doença tenha sido suspeitada em apenas 30% dos pacientes que morrem devido ao TEP.(1-3)
Estima-se que nos EUA cerca de 5 milhões de pacientes apresentam trombose venosa profunda todos os anos. (4,5) Desses, cerca de 650 mil (13%) evoluem para TEP e entre 100 e 200 mil (15,3-30,7%) morrem em decorrência da doença.(4,6) Os estudos epidemiológicos sobre TEP no Brasil são raros, quase todos oriundos de necropsia, mostrando uma prevalência da doença variando de 3,9% a 16,6%.(3)
Os sinais e sintomas do TEP muitas vezes são inespecíficos, necessitando de alto grau de suspeição. O diagnóstico precoce para a instituição de tratamento adequado é fundamental para se evitar maiores complicações, inclusive o óbito. O diagnóstico do TEP não pode ser baseado apenas em dados clínicos, e os exames de imagem desempenham um papel fundamental nessa investigação; em especial, a angiotomografia (angio-TC) de artérias pulmonares. A detecção de falhas de enchimento luminais arteriais pela angio-TC é o achado essencial para o diagnóstico. Além disso, a TC permite também a análise do parênquima pulmonar, do mediastino e da cavidade pleural, com excelente resolução espacial.
Recentemente alguns trabalhos na literatura vêm enfatizando sinais parenquimatosos relacionados ao TEP(4,7,8) que, em situações especiais, como por exemplo, estudos inconclusivos, poderiam ter importância para o diagnóstico. Balakrishnan et al.(7) identificaram áreas de menor atenuação de permeio aos infartos pulmonares (IPs) em até 58% dos pacientes. He et al.(4) usaram o termo "lucências internas aeradas" de permeio aos IPs, observando esse sinal em 32% dos casos, enquanto Revel et al.(8) descreveram a presença de lucências centrais de permeio aos IPs em 46% dos seus pacientes. Nesses trabalhos, a descrição dos achados assemelha-se ao sinal do halo invertido (SHI), embora esse sinal não tenha sido identificado pelos autores.
Em 2012, Marchiori et al.(9) publicaram um estudo com 79 casos de SHI, descrevendo causas infecciosas e não infecciosas, sendo que em 7 desses casos o SHI foi causado por IPs. Logo em seguida, Casullo e Semionov(10) publicaram, em 2013, uma análise retrospectiva de 12 casos de TEP com IPs onde o SHI pode ser observado, mostrando que esse sinal para o diagnóstico de TEP poderia ter relevância clínica. Sendo assim, a análise dos achados parenquimatosos nas TCs pode ser crucial em situações de TEP silencioso ou não suspeitado, em exames sem contraste devido a sintomatologia inespecífica, ou quando as angio-TCs não conseguem o adequado contraste das artérias pulmonares, o que pode ocorrer em até 3% dos casos.(8)
O objetivo do presente trabalho foi verificar a incidência do SHI associado a IPs, relacionados a TEP agudo, identificado pela angio-TC e demonstrar as principais características morfológicas desse achado.
MÉTODOSEste é um estudo retrospectivo transversal e observacional das angio-TCs de tórax com protocolo para TEP, realizadas entre janeiro de 2010 e dezembro de 2014, no setor de radiologia de um hospital privado em Taguatinga (DF). Os pacientes eram oriundos das unidades de atendimento de emergência, pronto-atendimento, internação e ambulatório do hospital, com suspeita clínica de TEP, estratificados pelo escore de Wells,(11) e encaminhados ao Serviço de Radiologia para a realização de angio-TC de tórax com protocolo específico para TEP. O presente trabalho foi aprovado pelo Comitê de Ética do Instituto de Cardiologia do Distrito Federal, parecer número 844.585.
Os exames foram realizados utilizando-se dois tomógrafos multidetectores Activion de 16 canais (Toshiba, Tóquio, Japão), com infusão endovenosa de contraste iodado não iônico de baixa osmolaridade, Omnipaque 300 (GE Healthcare, Chicago, IL, EUA), através de bomba injetora de contraste Stellant D (Medrad, Warrendale, PA, EUA), com fluxo de 3 a 5 ml/s e volume total infundido variando de 100 a 150 ml.
As imagens foram obtidas e reconstruídas em matriz de 512 × 512 pixels, com espessura de 1 mm e incremento de 1 mm. Para a avaliação dos pulmões foram utilizadas janelas variando de 1.200 a 2.000 UH e níveis de centro variando entre −300 e −700 UH. Para o estudo do mediastino, a variação das janelas foi de 350 a 500 UH, e níveis de centro entre 10 e 50 UH. Foram realizadas ainda reformatações multiplanares coronais e sagitais.
Os exames foram reavaliados de forma independente por três radiologistas torácicos e os casos discordantes foram resolvidos por consenso. O estudo foi considerado positivo quando houve a concordância de pelo menos dois radiologistas. Os critérios utilizados para definir os achados tomográficos foram aqueles relatados no consenso brasileiro ilustrado de 2010.(12)
IPs foram definidos tomograficamente como a presença de consolidações periféricas, com base pleural e baixa impregnação pelo contraste, em pacientes com TEP confirmado pela angio-TC,(4,8,13) estabelecendo-se ainda, quando possível, a localização lobar/segmentar de acordo com o ramo arterial ocluído. Naqueles pacientes com IPs, foi avaliada a presença do SHI, definido com área de vidro fosco central, circundada por halo periférico de consolidação em forma de crescente, formando mais de três quartos do círculo; ou em anel formando o círculo completo.(14,15)
Em cada um dos exames com TEP confirmado pela angio-TC foi analisada inicialmente a presença de imagens compatíveis com IPs. Lesões contíguas foram consideradas como sendo apenas uma para fins estatísticos e as imagens positivas foram consideradas, por padronização e consenso entre os examinadores, apenas no plano axial. Posteriormente verificou-se a presença de imagens compatíveis com o SHI, relacionadas aos IPs e, em seguida, as seguintes características foram avaliadas: a) número de IPs com o SHI por paciente; b) localização lobar dos IPs com o SHI; c) presença ou ausência de áreas heterogêneas de baixa atenuação de permeio ao vidro fosco central, com ou sem reticulação, nos IPs com o SHI; d) presença ou ausência de derrame pleural nos pacientes com o SHI.
RESULTADOSNo presente estudo foram avaliadas 993 angio-TCs consecutivas, feitas com protocolo para TEP, realizadas entre janeiro de 2010 e dezembro de 2014, após estratificação de risco clínico realizada pelas equipes médicas do hospital. O TEP foi encontrado em 164 pacientes (16,5%). Três exames foram descartados da amostra por artefatos de movimentação respiratória que prejudicavam a análise do parênquima pulmonar, restando um total de 161 exames no estudo. Em 75 (46,6%) dos pacientes foram observadas imagens compatíveis com IPs, totalizando 86 imagens; e, em 33 (38,4%) dessas imagens, o SHI pôde ser identificado, num total de 29 pacientes (39,0%). Desta forma, o SHI foi encontrado em 18% dos casos onde o TEP foi confirmado pela angio-TC. A Figura 1 representa a seleção dos pacientes para o estudo.

Dos 29 pacientes com IPs e SHI, 22 (75,9%) eram do sexo feminino e 7 (24,1%) eram do sexo masculino. A média de idade foi de 43 anos e 3 meses, variando entre 21 e 84 anos. A faixa etária mais acometida foi a quarta década (13 pacientes).
Em relação ao número de IPs e SHI por paciente, 25 pacientes (86,2%) apresentam apenas uma única imagem de SHI nas TCs, e 4 pacientes (13,8%) apresentavam duas imagens compatíveis com SHI (Figuras 2 a 5). Não foram encontradas mais do que duas imagens de SHI por paciente na presente casuística. Destacam-se ainda que todas as imagens compatíveis com SHI eram de localização subpleural. Em relação à distribuição lobar das 33 imagens do SHI, 17 (51,5%) localizavam-se no lobo inferior direito (LID); 10 (30,3%) no lobo inferior esquerdo (LIE); 5 (15,2%) na língula; e 1 (3%) no lobo superior direito (LSD). Dessa forma, 81,8% dos halos invertidos situavam-se nos lobos inferiores.


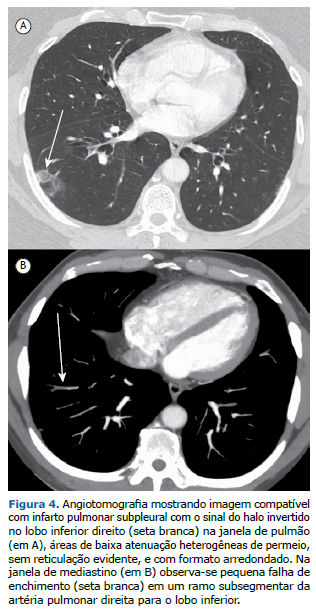

Analisando-se as características morfológicas dos SHIs, foi observada a presença de áreas de baixa atenuação heterogêneas, com ou sem reticulação, no interior dos IPs com SHI em 29 imagens (87,9%); apenas 5 imagens (12,1%) não apresentavam reticulação. Em relação ao formato, foram observadas 24 imagens (72,7%) do SHI ovaladas (maior diâmetro paralelo à superfície pleural), enquanto 9 (27,3%) eram arredondadas (diâmetros equivalentes). Derrame pleural foi observado associado aos IPs com SHI em 21 pacientes (72,4%), e apenas 8 (27,6%) dos pacientes não apresentaram derrame pleural associado.
DISCUSSÃOForam analisadas 993 angio-TCs com protocolo para TEP em pacientes estratificados clinicamente, sendo que o TEP foi confirmado em 164 pacientes (16,5%). Stein et al.(16,17) analisaram 824 angio-TCs com protocolo para TEP e o mesmo foi confirmado em 192 pacientes (23%), proporção um pouco superior à do presente trabalho. Essa diferença pode estar relacionada ao fato de o trabalho de Stein et al.(16,17) ser prospectivo, dirigido e multicêntrico para a validação da angio-TC como método diagnóstico para TEP, provavelmente com melhor seleção e estratificação mais rigorosa dos pacientes. Já o presente trabalho tem caráter retrospectivo e os pacientes selecionados, apesar de estratificados clinicamente, originaram-se de diferentes unidades hospitalares, tais como serviços de emergência, internação, ambulatório e UTIs, avaliados clinicamente e encaminhados para estudo angiotomográfico por vários médicos diferentes. Dessa forma, talvez os critérios de inclusão não tenham sido tão minuciosos quanto os do estudo de Stein et al.(17)
IPs em casos de TEP ocorrem apesar de os pulmões possuírem duplo suprimento sanguíneo arterial, oriundo dos sistemas pulmonar e brônquico,(6,18,19) ressaltando-se ainda que o tecido pulmonar recebe oxigenação oriunda dos alvéolos.(20) Os IPs são mais comuns quando ramos arteriais pulmonares periféricos são ocluídos,(4,20-22) pois acredita-se que as artérias brônquicas desempenhem um papel menor na perfusão parenquimatosa da periferia dos pulmões.(4)
A incidência de IPs em pacientes diagnosticados com TEP no presente trabalho foi de 46,6%, maior que a encontrada na série de He et al.(4) que foi de 32%. Quando se analisam comparativamente os dois estudos, podem ser observadas grandes diferenças metodológicas. No trabalho de He et al.(4) foram analisadas 74 angio-TCs positivas para TEP e, em nosso trabalho, 161. Além disso, a seleção dos casos positivos no trabalho de He et al. foi baseada no relatório final dos exames e somente os casos com relatórios positivos para TEP tiveram as imagens avaliadas para pesquisa de IPs, enquanto no presente trabalho a identificação dos casos positivos foi baseada no estudo das imagens de todos os pacientes que realizaram exames de angio-TC com protocolo para TEP e não nos relatórios, não se correndo o risco, desta maneira, de se deixar algum exame com relatório negativo para TEP, eventualmente, estar errado. A maioria dos pacientes de He et al.(4) (n = 45) realizou o exame em equipamento de TC de 4 canais; no presente trabalho, todos os exames foram realizados em aparelhos de 16 canais. Alguns pacientes do estudo de He et al.(4) receberam injeção de contraste sem bolus tracking e cálculo correto de tempo de delay, o que pode ter prejudicado a acurácia no diagnóstico de TEP; já no presente trabalho, em todos os pacientes o bolus tracking foi realizado. Acreditamos que essas diferenças tenham impacto na maior incidência de IPs no presente estudo.
Destacam-se ainda que os principais fatores predisponentes ao aparecimento de IPs são falência cardíaca esquerda, pneumonia, septicemia e tumores/lesões malignos.(4,23) Em nosso trabalho, todos os pacientes foram oriundos de um ambiente hospitalar que conta inclusive com um grande centro de oncologia que é referência na região e, apesar de não termos como averiguar clinicamente todos os pacientes incluídos no estudo, fugindo aos objetivos do mesmo, acredita-se que, por serem pacientes hospitalares, potencialmente tenham mais comorbidades e fatores predisponentes a IPs, contribuindo ainda para uma incidência maior no presente estudo.
Embora o SHI seja considerado pouco específico, a presença de nódulos compondo a parede e/ou o interior do halo (SHI nodular) e o aspecto reticulado no interior do halo (SHI reticulado) são características morfológicas que podem estreitar o diagnóstico diferencial.(24-26) O SHI nodular é observado em doenças granulomatosas em atividade, particularmente a tuberculose e a sarcoidose.(27) Em relação ao SHI reticulado, em pacientes imunodeficientes, a principal hipótese diagnóstica são as doenças fúngicas invasivas.(28) Em pacientes imunocompetentes, em geral corresponde a IP, em geral secundário a doença tromboembólica.(29)
Em relação à presença do SHI nos IPs, poucos são os trabalhos encontrados na literatura discutindo esses aspectos. No entanto, analisando-se algumas das imagens de alguns estudos publicados previamente sobre as características morfológicas dos IPs tromboembólicos baseados em TC, observam-se aspectos de imagem semelhantes aos do SHI,(4,7,8) embora esse sinal não tenha sido identificado pelos autores.
He et al.(4) utilizaram o termo "lucências internas aeradas" e observaram esse sinal em 32% dos casos de IPs. Revel et al.(8) descreveram IPs com lucências centrais com consolidações periféricas em até 46% dos pacientes. Balakrishnan et al.(7) demonstraram que áreas de menor atenuação no interior de consolidações periféricas poderiam ser observadas em até 58% dos pacientes com IPs. Em nenhum dos três trabalhos há referência ao SHI.
Em um trabalho publicado por Marchiori et al., em 2012,(9) descreveu-se que o SHI poderia ser encontrado tanto em doenças infecciosas quanto em não infecciosas e, dentre as causas não infecciosas, foram observados 7 casos de IPs com imagens compatíveis com o SHI. Em 2013, Casullo e Semionov(10) reconheceram o SHI nos IPs em uma análise retrospectiva de 12 casos. Descreveram a morfologia, localização e número de lesões em cada paciente, mostrando que esse sinal para o diagnóstico de TEP poderia ter alguma relevância clínica, apesar da casuística pequena. No entanto, a real associação, incidência e características morfológicas do SHI nos IPs tromboembólicos ainda não foi completamente elucidada, estando nos objetivos do presente trabalho.
No presente estudo encontramos 75 pacientes com IPs e em 29 desses, o SHI pode ser observado, correspondendo a aproximadamente 39% dos pacientes com IPs envolvidos no estudo. Nesses 75 pacientes, encontramos um total de 86 imagens compatíveis com IPs, e em 33 dessas imagens o SHI pode ser identificado, correspondendo a 38,4% do total, todas com localização subpleural. Esse número é um pouco maior do que o observado no estudo de He et al.,(4) que identificou lucências internas aeradas em 32% dos IPs, embora, como já discutido anteriormente, aqueles autores não utilizaram como terminologia descritiva "SHI" em seus achados e sim "lucências internas aeradas". Essa diferença proporcional pode estar relacionada às metodologias empregadas, pois o objetivo principal do nosso trabalho foi a identificação exclusiva do SHI nos IPs.
Especificamente analisando-se a morfologia dos IPs com o SHI, encontramos formato ovalado em 24 (72,7%) dos casos, semelhante ao encontrado por Casullo e Semionov,(10) que observaram essa mesma característica em 71% dos casos. O formato ovalado foi marcadamente predominante naquele(10) e em nosso trabalho, podendo contribuir para esse diagnóstico.
A presença de áreas de baixa atenuação heterogêneas de permeio ao vidro fosco, possivelmente relacionadas a necrose coagulativa, edema e inflamação, como já discutido, foram identificadas no presente trabalho em 87,9% dos casos, semelhante aos dados encontrados por Marchiori et al.(29) (94,6% dos casos), mostrando a importância dessa característica morfológica no diagnóstico de IPs associados ao SHI.
Em relação ao número de imagens de IPs com o SHI por paciente, observamos lesões únicas em 25 pacientes (86,2%) e duas lesões em 4 pacientes (13,8%). Não foram observados pacientes com mais do que duas lesões compatíveis com o SHI. No trabalho de Casullo e Semionov,(10) as lesões foram únicas em 83% dos casos e, no de Marchiori et al.,(29) em 84,4%, semelhantes ao encontrado em nosso estudo. Outro aspecto importante refere-se ao fato de não termos encontrado mais do que duas imagens do SHI por paciente, mesmo dado encontrado por Marchiori et al.,(29) reforçando o conceito de que o achado de mais de três imagens do SHI no mesmo paciente torna o diagnóstico de IP por TEP pouco provável.
Em relação à distribuição lobar dos IPs, Cha et al.(20) encontraram 53,1% deles no LID e 20,4% no LIE. Na casuística de He et al.,(4) 73% dos IPs localizavam-se nos lobos inferiores, sendo 49% no LID e 24% no LIE. Casullo e Semionov,(10) analisando especificamente o SHI nos IPs, encontraram em sua análise 50% das imagens no LID e 36% no LIE. Marchiori et al.(29) encontraram 93,2% das imagens compatíveis com IPs e SHI nos terços inferiores dos pulmões. No presente trabalho observamos números semelhantes, sendo que 17 (51,5%) dos IPs com o SHI localizavam-se no LID e 10 (30,3%) no LIE. Em resumo, 81,8% das lesões compatíveis com IPs com o SHI foram encontradas nos lobos inferiores no presente trabalho, semelhante ao observado na literatura.(10,29)
A associação dos IPs com o SHI e derrame pleural no presente trabalho ocorreu em 21 (72,4%) dos casos. No trabalho de Casullo e Semionov,(10) não há referência quanto a presença ou ausência de derrame pleural. Já o trabalho de Marchiori et al.(29) demonstrou uma associação com derrame pleural em 64,1% dos casos. A presença de derrame pleural nos IPs poderia ser explicada pela localização subpleural dos mesmos, com presença de isquemia e hemorragia, levando a irritação pleural e, consequentemente, ao aparecimento de derrame. A incidência um pouco maior de derrame pleural em nosso trabalho pode estar relacionada à origem exclusivamente hospitalar dos pacientes, potencialmente portadores de mais comorbidades.
O presente trabalho teve algumas limitações, como, por exemplo, ser retrospectivo, observacional, com pacientes oriundos exclusivamente de uma única unidade hospitalar e com falta de confirmação histopatológica dos IPs com o SHI. No entanto, todos os pacientes incluídos no estudo tinham sinais angiotomográficos inequívocos de TEP, e as imagens de IPs com o SHI foram analisadas por três radiologistas torácicos, sendo o estudo considerado positivo quando houvesse concordância de pelo menos dois examinadores. Além disso, obter material histopatológico de pacientes com TEP com sinais de IPs é eticamente inaceitável na prática diária. Contudo, houve concordância entre os examinadores que as imagens analisadas eram compatíveis com IPs.
Em resumo, o SHI foi encontrado em 29 (18%) dos 161 pacientes nos quais o TEP foi diagnosticado. A maioria dos pacientes com IPs e o SHI mostravam lesões únicas (86,2%), embora 13,8% dos pacientes tenham apresentado duas lesões. Nenhum paciente mostrou mais do que duas lesões. Em relação às características morfológicas do SHI nos IPs, destacou-se o formato ovalado (72,7%) com presença de reticulação interna de permeio ao vidro fosco (87,9%). Observou-se uma maior incidência de IPs com o SHI nos lobos inferiores (81,8%), todos de localização subpleural. Em conclusão, o achado incidental de imagens com as características descritas, mesmo em pacientes com sintomatologia inespecífica, deve alertar o médico assistente para a possibilidade diagnóstica de TEP.
REFERÊNCIAS1. Giuntini C, Di Ricco G, Marini C, Melillo E, Palla A. Updates on pulmonary embolism: epidemiology. Chest. 1995;107(1 Suppl):3S-9S. https://doi.org/10.1378/chest.107.1_Supplement.3S
2. Goldhaber SZ, Visani L, De Rosa M. Acute pulmonary embolism: clinical outcomes in the International Cooperative Pulmonary Embolism Registry (ICOPER). Lancet. 1999;353(9162):1386-9. https://doi.org/10.1016/S0140-6736(98)07534-5
3. Golin V, Sprovieri SR, Salles MJ. Pulmonary thromboembolism: retrospective study of necropsies performed over 24 years in a university hospital in Brazil. Rev Paul Med. 2002;120(4):105-8.
4. He H, Stein MW, Zalta B, Haramati LB. Pulmonary infarction: spectrum of findings on multidetector helical CT. J Thorac Imaging. 2006;21(1):1-7. https://doi.org/10.1097/01.rti.0000187433.06762.fb
5. Stein PD, Matta F, Musani MH, Diaczok B. Silent pulmonary embolism in patients with deep venous thrombosis: a systematic review. Am J Med. 2010;123(5):426-31. https://doi.org/10.1016/j.amjmed.2009.09.037
6. Fred HL. Unsuspected pulmonary thromboemboli: a continuing clinical challenge. Tex Heart Inst J. 2013;40(1):9-12.
7. Balakrishnan J, Meziane MA, Siegelman SS, Fishman EK. Pulmonary infarction: CT appearance with pathologic correlation. J Comput Assist Tomogr. 1989;13(6):941-5. https://doi.org/10.1097/00004728-198911000-00001
8. Revel MP, Triki R, Chatellier G, Couchon S, Haddad N, Hernigou A, et al. Is it possible to recognize pulmonary infarction on multisection CT images? Radiology. 2007;244(3):875-82. https://doi.org/10.1148/radiol.2443060846
9. Marchiori E, Zanetti G, Escuissato DL, Souza AS Jr, de Souza Portes Meirelles G, Fagundes J, et al. Reversed halo sign: high-resolution CT scan findings in 79 patients. Chest. 2012;141(5):1260-1266. https://doi.org/10.1378/chest.11-1050
10. Casullo J, Semionov A. Reversed halo sign in acute pulmonary embolism and infarction. Acta Radiol. 2013;54(5):505-10. https://doi.org/10.1177/0284185113475797
11. Wells PS, Anderson DR, Rodger M, Ginsberg JS, Kearon C, Gent M, et al. Derivation of a simple clinical model to categorize patients probability of pulmonary embolism: increasing the models utility with the SimpliRED D-dimer. Thromb Haemost 2000;83(3):416-20. https://doi.org/10.1055/s-0037-1613830
12. Silva CI, Marchiori E, Souza Júnior AS, Müller NL; Comissão de Imagem da Sociedade Brasileira de Pneumologia e Tisiologia. Illustrated Brazilian consensus of terms and fundamental patterns in chest CT scans. J Bras Pneumol. 2010;36(1):99-123. https://doi.org/10.1590/S1806-37132010000100016
13. Ghaye B. Peripheral pulmonary embolism on multidetector CT pulmonary angiography. JBR-BTR. 2007;90(2):100-8.
14. Kim SJ, Lee KS, Ryu YH, Yoon YC, Choe KO, Kim TS, et al. Reversed halo sign on high-resolution CT of cryptogenic organizing pneumonia: diagnostic implications. AJR Am J Roentgenol. 2003;180(5):1251-4. https://doi.org/10.2214/ajr.180.5.1801251
15. Voloudaki AE, Bouros DE, Froudarakis ME, Datseris GE, Apostolaki EG, Gourtsoyiannis NC. Crescentic and ring-shaped opacities. CT features in two cases of bronchiolitis obliterans organizing pneumonia (BOOP). Acta Radiol. 1996;37(6):889-92. https://doi.org/10.3109/02841859609175463
16. Stein PD, Fowler SE, Goodman LR, Gottschalk A, Hales CA, Hull RD, et al. Multidetector computed tomography for acute pulmonary embolism. N Engl J Med. 2006;354(22):2317-27. https://doi.org/10.1056/NEJMoa052367
17. Stein PD, Woodard PK, Weg JG, Wakefield TW, Tapson VF, Sostman HD, et al. Diagnostic pathways in acute pulmonary embolism: recommendations of the PIOPED II Investigators. Radiology. 2007;242(1):15-21. https://doi.org/10.1148/radiol.2421060971
18. Terra-Filho M, Menna-Barreto SS; Sociedade Brasileira de Pneumologia e Tisiologia. Recomendações para o Manejo de Tromboembolia Pulmonar. J Bras Pneumol. 2010;36(Suppl 1):S1-S68. https://doi.org/10.1590/S1806-37132010001300001
19. Torres-Macho J, Mancebo-Plaza AB, Crespo-Giménez A, Sanz de Barros MR, Bibiano-Guillén C, Fallos-Martí R, et al. Clinical features of patients inappropriately undiagnosed of pulmonary embolism. Am J Emerg Med. 2013;31(12):1646-50. https://doi.org/10.1016/j.ajem.2013.08.037
20. Cha SI, Shin KM, Lee J, Hwangbo Y, Yoo SS, Lee J, et al. Clinical relevance of pulmonary infarction in patients with pulmonary embolism. Thromb Res. 2012;130(3):e1-5. https://doi.org/10.1016/j.thromres.2012.03.012
21. Kirchner J, Obermann A, Stückradt S, Tüshaus C, Goltz J, Liermann D, et al. Lung Infarction Following Pulmonary Embolism: A Comparative Study on Clinical Conditions and CT Findings to Identify Predisposing Factors. Rofo. 2015;187(6):440-4. https://doi.org/10.1055/s-0034-1399006
22. Volpe GJ, Joaquim LF, Dias LB, Menezes MB, Moriguti JC. Pulmonary thromboembolism. Medicina (Ribeirão Preto). 2010;43(3):258-71. https://doi.org/10.11606/issn.2176-7262.v43i3p258-271
23. Ferrari E, Baudouy M, Cerboni P,Tibi T, Guigner A, Leonetti J, et al. Clinical epidemiology of venous thromboembolic disease. Results of a French Multicentre Registry. Eur Heart J. 1997;18(4):685-91. https://doi.org/10.1093/oxfordjournals.eurheartj.a015316
24. Marchiori E, Zanetti G, Hochhegger B. Reversed halo sign. J Bras Pneumol. 2015;41(6):564. https://doi.org/10.1590/s1806-37562015000000235
25. Marchiori E, Arantes Pereira Azevedo CL, Zanetti G. Reversed halo sign. Criteria for narrowing the differential diagnosis. Arch Bronconeumol. 2016;52(11):565-566. https://doi.org/10.1016/j.arbres.2015.08.010
26. Barreto MM, de Barros Bernardes PM, Marchiori E. Unexpected lung parenchymal findings on non-enhanced abdominal CT may raise suspicion of PE. AJR Am J Roentgenol. 2014;203(6):W744-5. https://doi.org/10.2214/AJR.14.13034
27. Marchiori E, Zanetti G, Irion KL, Nobre LF, Hochhegger B, Mançano AD, et al. Reversed halo sign in active pulmonary tuberculosis: criteria for differentiation from cryptogenic organizing pneumonia. AJR Am J Roentgenol. 2011;197(6):1324-7. https://doi.org/10.2214/AJR.11.6543
28. Marchiori E, Marom EM, Zanetti G, Hochhegger B, Irion KL, Godoy MCB. Reversed halo sign in invasive fungal infections: criteria for differentiation from organizing pneumonia. Chest. 2012;142(6):1469-1473. https://doi.org/10.1378/chest.12-0114
29. Marchiori E, Menna Barreto MM, Pereira Freitas HM, Hochhegger B, Soares Souza A Jr, Zanetti G, et al. Morphological characteristics of the reversed halo sign that may strongly suggest pulmonary infarction. Clin Radiol. 2018;73(5):503.e7-503.e13. https://doi.org/10.1016/j.crad.2017.11.022








