ABSTRACT
Objective: Failure of noninvasive ventilation (NIV) has been associated with short-term adverse effects related to the use of masks. The aim of this study was to compare the incidence, type and intensity of adverse effects, as well as the comfort, of total face masks (TFMs), facial masks (FMs) and nasal masks (NMs) during NIV. Methods: This was a randomized crossover trial involving 24 healthy volunteers submitted to six sessions of NIV in bilevel positive airway pressure mode using the TFM, FM and NM masks at low and moderate-to-high pressure levels. A written questionnaire was applied in order to evaluate eleven specific adverse effects related to the use of the masks. Comfort was assessed using a visual analog scale. The CO2 exhaled into the ventilator circuit was measured between the mask and the exhalation port. Results: The performance of the TFM was similar to that of the NM and FM in terms of comfort scores. Higher pressure levels reduced comfort and increased adverse effects, regardless of the mask type. When the TFM was used, there were fewer air leaks and less pain at the nose bridge, although there was greater oronasal dryness and claustrophobia. Air leaks were most pronounced when the FM was used. The partial pressure of exhaled CO2 entering the ventilator circuit was zero for the TFM. Conclusions: The short-term adverse effects caused by NIV interfaces are related to mask type and pressure settings. The TFM is a reliable alternative to the NM and FM. Rebreathing of CO2 from the circuit is less likely to occur when a TFM is used.
Keywords:
Intermittent positive-pressure ventilation; Masks/adverse effects; Respiratory insufficiency;Equipment failure analysis.
RESUMO
Objetivo: Falhas da ventilação não-invasiva (VNI) têm sido relacionadas a efeitos adversos agudos do uso de máscaras. O objetivo deste estudo foi comparar a incidência, tipo e intensidade de eventos adversos e conforto das máscaras facial total (MFT), facial (MF) e nasal (MN). Métodos: Estudo randomizado, tipo cruzado, em 24 voluntários
sadios submetidos a seis períodos de VNI, modo bilevel positive airway pressure em ajustes de baixa e moderada a alta pressão. Foi aplicado um questionário de avaliação de onze eventos adversos especificamente relacionados ao uso das máscaras. O conforto foi avaliado por escala visual analógica. O CO2 exalado no circuito foi medido entre a conexão da máscara e o orifício de exalação. Resultados: A MFT teve desempenho similar a MF e MN quanto a escores de conforto. A aplicação de pressões mais altas reduziu o conforto e aumentou a incidência e a intensidade dos eventos adversos, independentemente do tipo de máscara. A MFT teve melhor desempenho quanto a vazamentos e dor no nariz e pior resultado quanto ao ressecamento oronasal e claustrofobia. A MF teve o pior resultado quanto a vazamentos. A pressão parcial do CO2 exalado no circuito permaneceu em zero com a MFT. Conclusões: Os eventos adversos agudos causados pelas interfaces de VNI são relacionados ao tipo de máscara e aos parâmetros de pressão. A MFT é uma alternativa confiável às MF e MN. A reinalação de CO2 a partir do circuito é menos provável de ocorrer com a MFT.
Palavras-chave:
Ventilação com pressão positiva intermitente; Máscaras/efeitos adversos; Insuficiência respiratória; Análise de falha de equipamento.
IntroduçãoA ventilação não-invasiva (VNI) utilizando pressão positiva é considerada um tratamento de primeira linha para a insuficiência respiratória aguda (IRA) atualmente, reduzindo a necessidade de intubação endotraqueal e melhorando a sobrevida em um grupo de pacientes como aqueles com exacerbação de DPOC e edema pulmonar cardiogênico agudo.(1-3)
Entretanto, a VNI falha em até 40 a 60% dos casos.(2,4-9) Os problemas relacionados à interface são os efeitos adversos mais frequentes, representando 50-100% de todas as complicações associadas à VNI.(10,11) Além disso, 25-33% dos pacientes adequadamente selecionados têm má adaptação ao VNI, principalmente devido a problemas relacionados à máscara. Tais problemas incluem: vazamentos excessivos, pressão de ar excessiva na face, claustrofobia, re-inalação de CO2, lesões na pele do nariz, dor facial e ressecamento oronasal.(10-12)
Um ajuste confortável da interface é de suma importância a fim de se evitar efeitos adversos.
Uma máscara facial total (MFT), também conhecida como "máscara facial inteira", foi desenvolvida para minimizar efeitos colaterais como o vazamento. Dois estudos recentes mostraram resultados clínico promissores com o uso de MFT em pacientes com IRA.(13,14) Entretanto, esta interface ainda não foi comparada a máscaras nasais (MN) padrão e a máscaras faciais (MF). Muitos tipos diferentes de máscaras comerciais estão disponíveis atualmente.(15,16)
A escolha de uma máscara de VNI para um paciente em IRA é, na maioria dos casos, empírica. Estudos comparativos que abordam características específicas e os desempenhos de diferentes interfaces, incluindo efeitos adversos, podem fornecer informações adicionais para auxiliar os médicos na escolha da máscara mais apropriada para um paciente em particular, aumento a probabilidade de VNI bem sucedida, assim como auxiliar os fabricantes a projetar máscaras que sejam mais eficientes e com boa tolerância.(17)
O objetivo deste estudo foi comparar as MFT, MF, e MN em termos de incidência, tipo e intensidade de efeitos adversos agudos, bem como seu conforto quando usados durante a VNI.
MétodosSujeitosA população do estudo compreendeu 24 voluntários saudáveis e não-tabagistas, com mais de 18 anos de idade. Os voluntários foram escolhidos a fim de que os resultados não fossem influenciados por confusão de fatores não relacionados às máscaras, tais como distúrbios respiratórios do sono e procedimentos invasivos, bem como os ambientes estressantes da unidade de terapia intensiva ou do serviço de emergência aos quais os pacientes com IRA são expostos.(18) Por conveniência e para evitar qualquer mal-entendido sobre os efeitos adversos agudos sendo investigados, todos os voluntários foram selecionados entre profissionais da saúde ou estudantes de ciências da saúde. Os critérios de exclusão foram os seguintes: histórico médico ou achado de doenças do ouvido, nariz, boca, dentes, doenças craniais, faciais ou respiratórias em exame físico. O Comitê de Etica em Pesquisa da Instituição aprovou o estudo, e se obteve o termo de consentimento livre e esclarecido de cada sujeito.
Equipamentos e procedimentosTodas as interfaces são do mesmo fabricante (Respironics, Inc., Murrysville, PA, EUA). A Figura 1 mostra as três máscaras testadas no presente estudo, usando-se um dos voluntários como um modelo: a MFT, a MN (Disposable Contour Deluxe) e a MF. Todas as máscaras possuem acolchoamento em vinil e uma entrada (esta permaneceu fechada para a monitoração da pressão). A MFT tinha uma entrada para monitorização da pressão intramáscara (permite a conexão de uma linha de pressão proximal ou aparelho de monitoração) e, posicionados sobre as bochechas, dois orifícios de exalação integrados (estes permaneceram abertos, de acordo com a recomendação do fabricante). Os volumes internos da MN, MF e MFT são 105 mL, 335 mL e 1500 mL, respectivamente. O estudo foi conduzido em uma sala silenciosa e com ar condicionado no laboratório de pesquisa clínica de um hospital escola.

Os sujeitos estavam deitados em uma cama hospitalar com a cabeça elevada a 45°. Apesar de a MFT ser disponível em apenas um tamanho (projetado para se ajustar à maioria das faces), as outras duas máscaras são disponíveis nos tamanhos pequeno, médio e grande; para cada paciente escolheu-se o tamanho mais apropriado. A interface foi colocada de acordo com as instruções do fabricante. Todas as máscaras foram adaptadas manualmente à face de forma cuidadosa e então conectadas ao ventilador (BiPAP Vision; Respironics, Inc., Murrysville, PA, EUA), que foi usado no modo bilevel positive airway pressure (BiPAP, pressão positiva em dois níveis). O circuito do ventilador foi o mesmo para todas as máscaras. Não se usou oxigênio suplementar ou ar quente umidificado. A sincronia entre o paciente e o ventilador foi confirmada por meio de inspeção visual do tórax, bem como pela curva pressão-tempo e fluxo-tempo no mostrador. Apenas então a máscara era afixada à cabeça, firmemente, mas não muito apertada. Uma vez fixada, a máscara era cuidadosamente reajustada de acordo com a necessidade para se obter conforto máximo. A instalação e adaptação do VNI levavam de 5 a 10 min.
Uma equipe formada por um pneumologista e dois fisioterapeutas com experiência em VNI foi responsável pelo cumprimento do protocolo.
Efeitos adversos agudos e conforto das máscarasUma vez que não existem questionários padronizados e validados disponíveis, usamos um questionário escrito desenvolvido pelo nosso grupo para avaliar os efeitos adversos agudos induzidos pelas máscaras de VNI. Parte do questionário foi baseada em um estudo prévio que avaliou os efeitos colaterais do uso de continuous positive airway pressure (CPAP, pressão positiva contínua nas vias aéreas) no tratamento de síndrome da apneia obstrutiva do sono e que incluía seis questões pertinentes a aspectos relacionados especificamente às mascaras (pressão, irritação cutânea, claustrofobia, vazamento, boca/garganta seca e ressecamento nasal e/ou congestão nasal).(19)
Dividimos a questão sobre vazamento em duas partes (para distinguir os vazamentos ao redor dos olhos dos vazamento ao redor da boca) e incluímos quatros questões desenvolvidas para a avaliação da dor em pontos onde a máscara está em contado com a face. Portanto, o questionário era constituído de onze questões. Pediu-se aos voluntários que pontuassem cada efeito adverso agudos como: não foi problema (0), um pequeno problema (1), um problema moderado (2) ou um grande problema (3). Todos os voluntários foram motivados a incluir comentários adicionais a respeito de aspectos das máscaras que não foram abordados pelo questionário. O Anexo 1 mostra o questionário detalhadamente. Os voluntários relataram sua percepção a respeito do conforto da máscara em uma escala análoga visual de 10 cm, 10 representando máximo conforto e 0 representando máximo desconforto. A seguinte explicação foi dada aos voluntários: "Uma pontuação igual a 10 indica respiração normal confortável, como se você estivesse respirando sem a máscara, e uma pontuação de 0 indica o máximo desconforto que você possa imaginar."
 Delineamento do estudo
Delineamento do estudoTratou-se de um estudo experimental tipo cruzado e randomizado. O delineamento de estudo cruzado foi usado a fim de permitir que os sujeitos participassem nos três estudos com as máscaras consecutivamente. Períodos entre os tratamentos foram empregados a fim de evitar a influência de um ensaio com a máscara nos outros no mesmo indivíduo. Neste tipo de delineamento, o cruzamento de cada indivíduo serve como controle. Os efeitos da ordem foram minimizados pela randomização dos estudos, que eram testados em seis possíveis sequências. O modo BiPAP espontâneo foi usado. Duas regulagens de pressão foram testadas para um total de 10-15 min cada: baixa pressão (PBa), com expiratory positive airway pressure (EPAP, pressão positiva expiratória) de 6 cmH2O e inspiratory positive airway pressure (IPAP, pressão positiva inspiratória) de 11 cmH2O; e um ajuste de pressão moderada a alta (PMoAl), com uma EPAP de 10 cmH2O e uma IPAP de 15 cmH2O. Os cinco minutos finais de cada ensaio foram considerados o período de estudo, uma vez que o voluntário estaria completamente adaptado neste momento. A fim de se priorizar o conforto do sujeito, bem com reproduzir práticas diárias (nossas e as de outros especialistas) para a aclimatação do paciente à VNI, a regulagem PBa foi sempre aplicada primeiro, seguida da PMoAl.(6) O período de respiração espontânea entre os ensaios das máscaras, a fim de evitar efeitos residuais, foi de 10 min. A frequência respiratória, saturação periférica de oxigênio, frequência cardíaca e pressão nas vias aéreas no circuito proximal à máscara foram continuamente monitorados. Medimos o CO2 exalado entre a máscara e a extremidade do circuito do ventilador (incluindo o orifício de exalação) interpondo um capnógrafo (Dixtal Biomédica, Manaus, Brasil) a fim de avaliar o potencial de acúmulo e nova respiração de CO2 do circuito.(12,20)
Variáveis de desfechoAs máscaras foram comparadas em termos de conforto global, efeitos adversos agudos relacionados ao uso e seus parâmetros fisiológicos. Para avaliar as máscaras em termos de conforto global, as médias das pontuações da escala visual análoga foram comparadas. Para avaliar os efeitos adversos agudos, as máscaras foram comparadas em termos de incidência e intensidade de cada efeito adverso agudo relacionado ao uso.
Análise estatísticaO conforto, incidência e intensidade de cada efeito adverso agudo e as variáveis fisiológicas foram comparadas de duas formas: entre os dois ajustes de pressão (PBa vs. PMoAl) dentro do mesmo ensaio com a máscara, e entre duas máscaras diferentes no mesmo ajuste de pressão. Este último tipo de comparação foi feito apenas em caso de não existirem efeitos residuais entre os estudos com as máscaras. Todas as comparações foram pareadas. As pontuações foram avaliadas para distribuição normal usando-se o teste Kolmogorov-Smirnov. Se os dados não se apresentassem distribuídos normalmente, testes não-paramétricos eram aplicados O teste de McNemar foi usado para as comparações da incidência dos efeitos adversos agudos. O teste de Wilcoxon para pontos assinalados para variáveis pareadas foi usado na comparação das pontuações dos efeitos adversos agudos. O teste ANOVA para estudos cruzados foi aplicado na comparação de variáveis fisiológicas. O nível de significância estatística adotado foi de p < 0,05.
ResultadosA idade média dos sujeitos estudados foi de 25,7 anos (variação de 18 a 35 anos). Metade (12) dos voluntários era do sexo feminino. A média do índice de massa corporal dos voluntários foi de 24,24 kg/m2 (variação de 19,23 a 30,78 kg/m2). Não houve efeito residual entre os estudos das máscaras. Nenhum voluntário deixou o estudo.
Não foram observadas diferenças entre as máscaras em termos de pontuação de conforto, apesar de o ajuste PMoAl ser relatado como sendo menos confortável que o ajuste PBa: MN (7,13 ± 1,54 vs. 7,54 ± 1,61; p = 0,01), MF (6,54 ± 1,61 vs. 7,50 ± 1,32; p < 0,001) e MFT (6,50 ± 1,92 vs. 7,25 ± 2,19; p = 0,001).
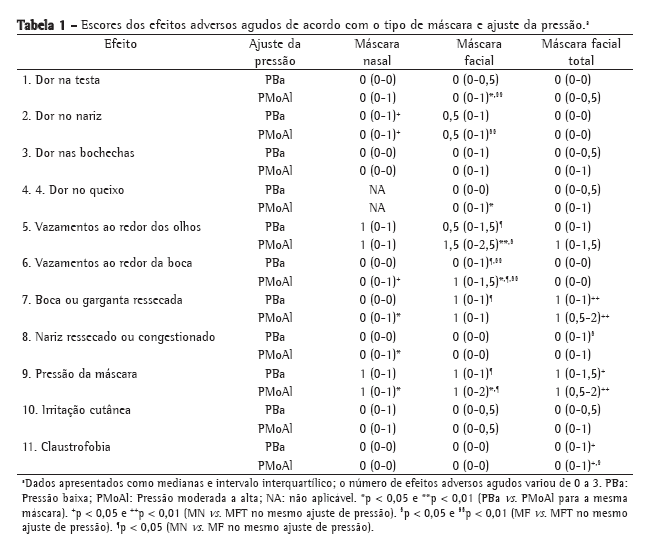
A Figura 2 mostra a incidência dos efeitos adversos agudos de acordo com o tipo de máscara e o ajuste de pressão. A Tabela 1 mostra as pontuações (mediana e intervalo interquartílico) para os efeitos adversos agudos. A MFT teve o melhor desempenho quanto a dor no nariz e vazamentos, apesar de ter apresentado o pior desempenho em termos de ressecamento oronasal e claustrofobia.
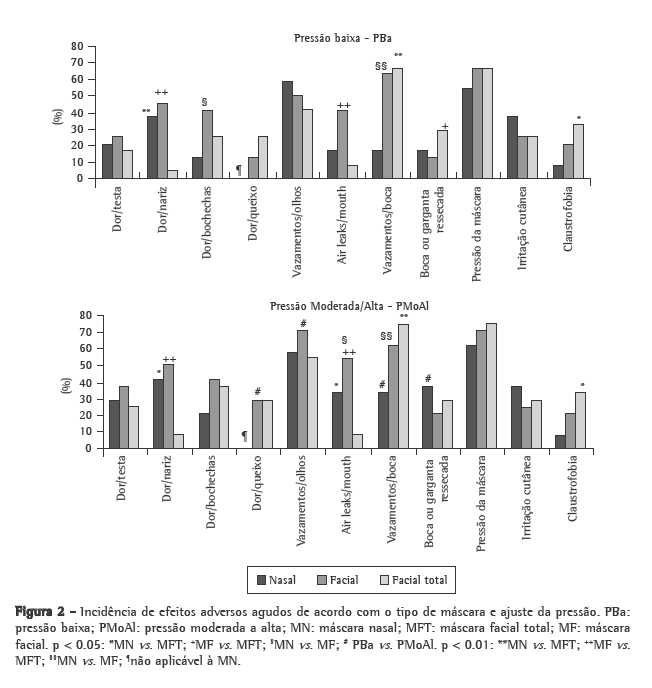
Os seguintes efeitos adversos, não abordados pelo questionário, foram anotados pelos voluntários: incapacidade de falar (3 para a MN, 1 para a MF e 1 para a MFT); pressão na orelha (3 para a MN, 2 para a MF e 3 for para a MFT); dor no lábio superior (2 para a MN); irritação nos olhos (2 para a MF 3 para a MFT); desconforto no pescoço (1 para a MFT); lábios secos (1 para a MN); superinflação das bochechas (1 para a MF); e pressão no seios paranasais (1 para a MN).
Os ensaios com as máscaras não apresentaram diferença significante em termos de frequência respiratória, saturação periférica de oxigênio e frequência cardíaca. Quando a MFT foi usada, a pressão parcial de CO2 exalado no circuito permaneceu em zero em todos os ensaios. A pressão parcial de CO2 exalado no circuito foi menor quando a MF foi usada do que quando a MN foi usada: 27 mmHg vs. 33 mmHg para o ajuste de PBa (p = 0,02); e 24 mmHg vs. 31 mmHg para o ajuste de PMoAl (p = 0,012).
DiscussãoNeste estudo cruzado e randomizado envolvendo voluntários saudáveis, o conforto percebido da MFT foi similar aos da MN e MF A MFT teve melhor desempenho quanto a vazamentos desagradáveis ao redor da boca e dor no nariz. Por outro lado, o uso da MFT foi associado à claustrofobia e ressecamento oronasal com mais frequência. A MF apresentou a pior performance em termos de vazamentos desagradáveis. A MN apresentou a menor incidência de ressecamento oronasal. A pressão parcial de CO2 exalado no circuito permaneceu em zero quando a MFT foi usada.
Alguns investigadores usaram modelos mecânicos e estudos com voluntários para avaliar o desempenho de interfaces de VNI em termos de propriedades mecânicas das máscaras e os efeitos fisiológicos de seu uso.(21-24) Outros autores estudaram os efeitos colaterais crônicos do uso da MN em pacientes com síndrome da apneia do sono tratados com CPAP.(25,26) Até onde sabemos, este é o primeiro estudo desenvolvido para avaliar os efeitos adversos agudos relacionados ao uso de máscaras para VNI e comparar a MFT, a MF e a MN em voluntários saudáveis.
Poucos estudos controlados compararam máscaras para VNI. Um grupo de autores avaliou os efeitos de três tipos de interfaces (MF, MN e prong nasais) em sessões de 30 min de VNI em pacientes hipercápnicos estáveis.(27) Os autores observaram que a MN foi a que teve melhor aceitação e que obteve as mais altas pontuações em relação a conforto, apesar de a MF ter sido mais eficiente em diminuir o CO2. Outro grupo comparou o desempenho das MN e das MF em pacientes com IRA em um estudo randomizado. A MF teve melhor desempenho com menos intolerância, apesar de o conforto geral ter sido similar.(28) Um terceiro grupo de autores comparou a VNI fornecida em 15 min em modo bifásico via MN ou MF em 14 pacientes com DPOC e não foram encontradas diferenças em termos de conforto.(29) Os três estudos comparativos citados acima não incluíram uma avaliação dos efeitos adversos específicos das máscaras. Em nosso estudo, a pontuação em relação a conforto foi similar para as três máscaras, apesar das diferenças em termos de efeitos adversos agudos específicos. Acreditamos que a aplicação de questões específicas abordando uma variedade de efeitos adversos fornece mais informações sobre componentes individuais da máscara que escores de conforto global.
A MFT apresentou melhor desempenho quanto a dor no nariz. Este efeito colateral pode indicar a propensão à ocorrência de danos à pele neste ponto de contato da máscara com a face. Lesões na pele no local de contato com a máscara é a complicação mais frequente da VNI.(11) O uso da MFT pode ajudar a evitar esta complicação. Seu fixador cefálico e modelo resultam em uma pressão distribuída mais uniformemente no contorno anterior da face, evitando pressão excessiva em qualquer estrutura em particular.(13)
A MF apresentou a mais alta incidência de vazamentos desagradáveis, enquanto a MFT teve o melhor desempenho neste aspecto. Este resultado pode ser clinicamente relevante, já que vazamentos excessivos podem predispor falhas da VNI.(11) Nossos achados sugerem que a MFT promove melhor eficácia da VNI que a MF em pacientes com IRA, devido ao fato de que a MFT permite que níveis de pressão mais elevados sejam usados sem o perigo de vazamentos substanciais.(14)
O ressecamento oronasal foi menos relatado quando a MN foi utilizada do que quando do uso da MFT ou da MF. Este fato pode ser atribuído aos maiores fluxos necessários para compensar o vazamento através de orifícios de exalação integrados nas MFT e os vazamentos excessivos ao redor da boca no caso da MF. Vazamentos excessivos podem reduzir a umidade relativa do ar inalado na VNI. Umidificação apropriada pode corrigir ou evitar este problema.(30)
Dois estudos clínicos sobre a MFT foram publicados. Um avaliou um protótipo de MFT em 9 pacientes com insuficiência respiratória crônica que apresentavam intolerância à MF ou MN.(13) Os autores descobriram que o protótipo de MFT estava associado à menor desconforto e vazamento. Um estudo retrospectivo mais recente avaliou o desempenho de uma MFT idêntica à usada em nosso estudo.(14) Os autores daquele estudo avaliaram a aplicação da MFT em pacientes com IRA que apresentaram vazamentos extensivos, baixa tolerância à máscara ou incapacidade de tolerar a ventilação aplicada nos níveis desejados, troca gasosa alterada e esforço respiratório quando MN ou MF eram usadas. O uso da MFT estabilizou a troca gasosa, diminuiu o esforço respiratório, bem como tolerou e evitou intubação endotraqueal em 8 dos 10 pacientes avaliados.
A claustrofobia é relatada com mais frequência para o uso de MFT que para o uso de MN. No presente estudo, a MFT também apresentou as maiores pontuações para este efeito colateral. Este é o primeiro relato deste tipo a avaliar os efeitos adversos relacionados ao uso de MFT. Uma explicação possível é que a MFT é muito maior que as outras duas máscaras. Nossos achados são distintos daqueles de um grupo de autores que relatou menos incidentes com claustrofobia com o uso de MFT do que com o uso de MN ou MF.(14) Estes autores afirmaram que o desenho da MFT mantém um campo de visão desobstruído e mantém a possibilidade de comunicação verbal, atenuando a sensação claustrofóbica.
A pressão parcial do CO2 exalado no circuito do ventilador permaneceu em zero quando a MFT foi usada. Dois estudos em modelos mecânicos mostraram que os orifícios de exalação integrados diminuem a de probabilidade de re-inalação em comparação às outras máscaras, especialmente se um EPAP de 4-5 cmH2O é aplicado.(21,23) Nossos achados são compatíveis com os achados destes estudos. Uma vez que não medimos a quantidade exata de vazamento, não podemos excluir a possibilidade de que os vazamentos ao redor da MFT também tenham contribuído para que o CO2 exalado no circuito fosse igual a zero. Um maior vazamento ao redor da MF também pode explicar a pressão parcial do CO2 exalado no circuito mais baixa quando a MF foi usada do que quando a MN foi usada.
Nosso estudo teve limitações. O uso de uma amostra de não-pacientes dificulta a extrapolação de nossos resultados para pacientes em IRA, e o uso de voluntários é associado a vieses relacionados aos efeitos placebo e nocebo. Os voluntários foram informados com clareza sobre o objetivo principal do estudo, que foi comparar os três tipos de máscara, considerando a falta de dados experimentais ou clínicos prévios favorecendo uma interface em detrimento de outra em termos de propensão de causar efeitos adversos agudos. Este fato pode ter minimizado estes potenciais vieses.(18) Uma vez que não existem questionários padronizados e validados desenvolvidos para avaliar os efeitos adversos agudos das interfaces de VNI, foi necessário o desenvolvimento de um questionário. O tempo total gasto para cada estudo com a máscara, incluindo os períodos de adaptação e a aplicação de dois ajustes de pressão, foi de 20-30 min. Este período de tempo foi suficiente para os ajustes da máscara, bem como para o reconhecimento e relato dos efeitos adversos agudos. Entretanto, não podemos excluir a possibilidade de que diferentes tipos e intensidades de efeitos adversos podem ocorrer se a VNI for instituída por um longo período de tempo.
Uma vez estudamos apenas um modelo para cada tipo de máscara, é possível que modelos diferentes, produzidos pelos mesmos ou por outros fabricantes, teriam resultados diferentes.(15,16)
A MFT é mais cara que a MN ou que a MF. Também precisa ser usada com ventiladores especialmente desenvolvidos para a VNI e capaz de compensar grandes vazamentos. Estes aspectos podem restringir a utilização desta máscara em instituições com acesso limitado a recursos financeiros ou equipamentos.
Em conclusão, o tipo e a incidência de efeitos adversos agudos ligados à máscara estão relacionados ao tipo de máscara e aos níveis de pressão da VNI. A relevância clínica de nossos achados pode ser resumida da seguinte maneira: a MFT pode ser uma opção confiável para o uso em pacientes pouco adaptados à MN ou à MF devido à dor ou dano na pele do nariz, bem como aos vazamentos ao redor dos olhos ou boca; o uso da MFT deve ser habitualmente acompanhado de umidificação, a fim de prevenir a ressecamento oronasal; acúmulo de CO2 exalado no circuito e a consequente nova respiração do CO2 não constituem um problema quando a MFT é usada, apesar de pacientes com claustrofobia poderem se sentir menos confortáveis com a MFT do que com a MN. A questão de qual efeito adverso agudo ou tipos de máscaras são mais associados com as falhas da VNI ou com o sucesso em pacientes com IRA merece novas investigações.
Referências 1. Keenan SP, Kernerman PD, Cook DJ, Martin CM, McCormack D, Sibbald WJ. Effect of noninvasive positive pressure ventilation on mortality in patients admitted with acute respiratory failure: a meta-analysis. Crit Care Med. 1997;25(10):1685-92.
2. Carlucci A, Richard JC, Wysocki M, Lepage E, Brochard L; SRLF Collaborative Group on Mechanical Ventilation. Noninvasive versus conventional mechanical ventilation. An epidemiologic survey. Am J Respir Crit Care Med. 2001;163(4):874-80.
3. Sociedade Brasileira de Pneumologia. III Consenso Brasileiro de Ventilação Mecânica. J Bras Pneumol. 2007;33(Supl 2):S51-S150
4. Meduri GU, Turner RE, Abou-Shala N, Wunderink R, Tolley E. Noninvasive positive pressure ventilation via face mask. First-line intervention in patients with acute hypercapnic and hypoxemic respiratory failure. Chest. 1996;109(1):179-93.
5. Pinheiro BV, Pinheiro AF, Henrique DMN, Oliveira JCA, Baldi J. Ventilação não-invasiva com pressão positiva em pacientes com insuficiência respiratória aguda. J Pneumol. 1998;24(1):23-29.
6. Holanda MA, Oliveira CH, Rocha EM, Bandeira RM, Aguiar IV, Leal W, et al. Ventilação não-invasiva com pressão positiva em pacientes com insuficiência respiratória aguda: fatores associados à falha ou ao sucesso. J Pneumol 2001;27(6):301-9.
7. Schettino G, Altobelli N, Kacmarek RM. Noninvasive positive-pressure ventilation in acute respiratory failure outside clinical trials: experience at the Massachusetts General Hospital. Crit Care Med. 2008;36(2):441-7.
8. Antonelli M, Conti G, Rocco M, Bufi M, De Blasi RA, Vivino G, et al. A comparison of noninvasive positive-pressure ventilation and conventional mechanical ventilation in patients with acute respiratory failure. N Engl J Med. 1998;339(7):429-35.
9. Soo Hoo GW, Santiago S, Williams AJ. Nasal mechanical ventilation for hypercapnic respiratory failure in chronic obstructive pulmonary disease: determinants of success and failure. Crit Care Med. 1994;22(8):1253-61.
10. Mehta S, Hill NS. Noninvasive ventilation. Am J Respir Crit Care Med. 2001;163(2):540-77.
11. Hill NS. Complications of noninvasive positive pressure ventilation. Respir Care. 1997;42(4):432-42.
12. Ferguson GT, Gilmartin M. CO2 rebreathing during BiPAP ventilatory assistance. Am J Respir Crit Care Med. 1995;151(4):1126-35.
13. Criner GJ, Travaline JM, Brennan KJ, Kreimer DT. Efficacy of a new full face mask for noninvasive positive pressure ventilation. Chest. 1994;106(4):1109-15.
14. Roy B, Cordova FC, Travaline JM, D'Alonzo GE Jr, Criner GJ. Full face mask for noninvasive positive-pressure ventilation in patients with acute respiratory failure. J Am Osteopath Assoc. 2007;107(4):148-56.
15. Gregoretti C, Confalonieri M, Navalesi P, Squadrone V, Frigerio P, Beltrame F, et al. Evaluation of patient skin breakdown and comfort with a new face mask for non-invasive ventilation: a multi-center study. Intensive Care Med. 2002;28(3):278-84.
16. Mediano O, García-Río F, Villasante C. Comparison of carbon dioxide rebreathing during application of continuous positive airway pressure with 3 types of nasal mask [Article in Spanish]. Arch Bronconeumol. 2006;42(4):189-93.
17. Hill NS. Saving face: better interfaces for noninvasive ventilation. Intensive Care Med. 2002;28(3):227-9.
18. Russell WC, Greer JR. The comfort of breathing: a study with volunteers assessing the influence of various modes of assisted ventilation. Crit Care Med. 2000;28(11):3645-8.
19. Massie CA, Hart RW. Clinical outcomes related to interface type in patients with obstructive sleep apnea/hypopnea syndrome who are using continuous positive airway pressure. Chest. 2003;123(4):1112-8.
20. Lofaso F, Brochard L, Touchard D, Hang T, Harf A, Isabey D. Evaluation of carbon dioxide rebreathing during pressure support ventilation with airway management system (BiPAP) devices. Chest. 1995;108(3):772-8.
21. Schettino GP, Chatmongkolchart S, Hess DR, Kacmarek RM. Position of exhalation port and mask design affect CO2 rebreathing during noninvasive positive pressure ventilation. Crit Care Med. 2003;31(8):2178-82.
22. Schettino GP, Tucci MR, Sousa R, Valente Barbas CS, Passos Amato MB, Carvalho CR. Mask mechanics and leak dynamics during noninvasive pressure support ventilation: a bench study. Intensive Care Med. 2001;27(12):1887-91.
23. Saatci E, Miller DM, Stell IM, Lee KC, Moxham J. Dynamic dead space in face masks used with noninvasive ventilators: a lung model study. Eur Respir J. 2004;23(1):129-35.
24. Cavaliere F, Masieri S, Conti G, Antonelli M, Pennisi MA, Filipo R, et al. Effects of non-invasive ventilation on middle ear function in healthy volunteers. Intensive Care Med. 2003;29(4):611-4.
25. Pépin JL, Leger P, Veale D, Langevin B, Robert D, Lévy P. Side effects of nasal continuous positive airway pressure in sleep apnea syndrome. Study of 193 patients in two French sleep centers. Chest. 1995;107(2):375-81.
26. Kalan A, Kenyon GS, Seemungal TA, Wedzicha JA. Adverse effects of nasal continuous positive airway pressure therapy in sleep apnoea syndrome. J Laryngol Otol. 1999;113(10):888-92.
27. Navalesi P, Fanfulla F, Frigerio P, Gregoretti C, Nava S. Physiologic evaluation of noninvasive mechanical ventilation delivered with three types of masks in patients with chronic hypercapnic respiratory failure. Crit Care Med. 2000;28(6):1785-90.
28. Kwok H, McCormack J, Cece R, Houtchens J, Hill NS. Controlled trial of oronasal versus nasal mask ventilation in the treatment of acute respiratory failure. Crit Care Med. 2003;31(2):468-73.
29. Antón A, Tárrega J, Giner J, Güell R, Sanchis J. Acute physiologic effects of nasal and full-face masks during noninvasive positive-pressure ventilation in patients with acute exacerbations of chronic obstructive pulmonary disease. Respir Care. 2003;48(10):922-5.
30. Martins De Araújo MT, Vieira SB, Vasquez EC, Fleury B. Heated humidification or face mask to prevent upper airway dryness during continuous positive airway pressure therapy. Chest. 2000;117(1):142-7.
Sobre os autores
Marcelo Alcantara Holanda
Professor Adjunto do Departamento de Medicina Clínica. Faculdade de Medicina da Universidade Federal do Ceará, Fortaleza (CE) Brasil.
Ricardo Coelho Reis
Médico Pneumologista. Hospital Universitário Walter Cantídio da Universidade Federal do Ceará, Fortaleza (CE) Brasil.
Georgia Freire Paiva Winkeler
Médica Pneumologista. Hospital Universitário Walter Cantídio da Universidade Federal do Ceará, Fortaleza (CE) Brasil.
Simone Castelo Branco Fortaleza
Médica Pneumologista. Hospital Universitário Walter Cantídio da Universidade Federal do Ceará, Fortaleza (CE) Brasil.
José Wellington de Oliveira Lima
Consultor em Bioestatísitica. Hospital Universitário Walter Cantídio da Universidade Federal do Ceará, Fortaleza (CE) Brasil.
Eanes Delgado Barros Pereira
Professor Adjunto do Departamento de Medicina Clínica. Faculdade de Medicina da Universidade Federal do Ceará, Fortaleza (CE) Brasil.
Trabalho realizado no Laboratório de Investigação Clínica e Serviço de Pneumologia, Hospital Universitário Walter Cantídio, Universidade Federal do Ceará, Fortaleza (CE) Brasil.
Endereço para correspondência: Marcelo Alcantara Holanda. Rua Coronel Jucá, 700/30, CEP 60170-320, Fortaleza, CE, Brasil.
Tel 55 85 9973-0714. Fax 55 85 4011-5647. E-mail: marceloalcantara2@gmail.com
Apoio financeiro: Nenhum.
Recebido para publicação em 27/2/2008. Aprovado, após revisão, em 8/7/2008.







