As enfermidades respiratórias crônicas habitualmente cursam com reduções variáveis na habilidade de se realizar atividades cotidianas com um nível de desconforto considerado "aceitável" pelo indivíduo. De fato, há muito se preconiza que a mensuração padronizada do desempenho físico em um teste simples que envolva uma atividade familiar ao paciente poderia fornecer informações clinicamente úteis acerca da sua capacidade de enfrentar o aumento das demandas físicas que caracterizam a vida diária.
Nesse contexto, seria altamente desejável que houvesse um teste com as seguintes características: a) que envolvesse o deslocamento de toda a massa corporal (exercício "dinâmico") em uma atividade comum à maioria dos indivíduos; b) que fosse realizado por um período de tempo suficientemente longo para que os ajustes fisiológicos ao esforço atingissem algum grau de estabilidade, mas que não se prolongasse a ponto de não ser limitado por sintomas; e, não menos importante, c) que, embora o paciente tivesse noção de que o seu grau de tolerância ao exercício seria medido, a intensidade do esforço a ser despendido seria autodefinida, implicando, assim, que o paciente estabelecesse o seu ritmo a partir da noção do que faltasse "a ser vencido". Tais premissas parecem estar contempladas em um teste de caminhada (premissa a) com duração de seis minutos (premissa b) realizado com encorajamento padronizado em um ritmo definido pelo paciente (premissa c).(1) As aplicações desse teste em diferentes cenários e populações clínicas são alvo de uma ampla e oportuna revisão neste número do Jornal Brasileiro de Pneumologia.(2)
Nesta revisão, Morales-Blanhir et al. enfatizam que, embora o teste de caminhada de seis minutos (TC6) traga escassas informações acerca dos mecanismos subjacentes à intolerância ao esforço, esse teste pode, quando realizado seguindo um protocolo padrão,(1) fornecer indicadores da capacidade funcional - por meio da distância percorrida no TC6 (DTC6) - da integridade da troca gasosa intrapulmonar - por meio da saturação da oxi-hemoglobina - do estresse cardiovascular - pela frequência cardíaca - e do estresse sensorial - pelos escores de dispneia e fadiga - associados a um esforço submáximo. Ainda que, ao contrário do sugerido pelo título da presente revisão,(2) o TC6 não possa ser caracterizado como um teste para a avaliação "apenas" da disfunção respiratória - já que qualquer atividade física envolve o funcionamento integrado de múltiplos sistemas orgânicos - o procedimento indubitavelmente passou pelo "teste do tempo" e, como bem revisto pelos autores, há claras evidências de sua utilidade em diferentes populações.
Paradoxalmente, o aspecto mais crítico permanece aquele da interpretação da DTC6, em uma perspectiva tanto intraindividual como interindividual, que é modulada pela existência ou não de um ou mais testes prévios para comparação. Na prática clínica, o desafio mais frequente é o de classificar adequadamente a capacidade funcional remanescente de um paciente que não tem um teste prévio e que não apresenta uma DTC6 gravemente reduzida (por exemplo, DTC6 < 300-350 m em pacientes com DPOC) ou claramente normal (DTC6 > 550-600 m). Como o paciente, nesse caso, não pode ser seu próprio "controle" ao longo do tempo, restam duas opções: comparar a DTC6 com intervalos de gravidade doença-específicos ou cotejá-la com valores de referência.
Os primeiros simplesmente inexistem atualmente para as pneumopatias crônicas mais prevalentes. A utilização de valores de referência também parece ser de pouca utilidade, considerando-se que as equações preditivas apresentam, na melhor das hipóteses, coeficientes de determinação de 0,4 (ou seja, 60% da variabilidade da DTC6 em indivíduos saudáveis permanece incerta).(3-5) Ainda mais importante, há uma ampla variação dos limites inferiores da normalidade em populações distintas. De fato, um recente estudo patrocinado pela
Associação Latino-Americana do Tórax(5) demonstrou que amostras latino-americanas (incluindo uma brasileira, de São Paulo) apresentaram maiores valores de DTC6 comparativamente ao observado em países do Hemisfério Norte (Espanha e Estados Unidos), achado esse que pode estar relacionado com a tendência de pacientes brasileiros com DPOC caminharem mais que seus colegas norte-americanos com o mesmo grau de perda funcional. Portanto, ainda não há, com exceção dos casos extremos, uma resposta definitiva para os valores de DTC6 que indubitavelmente caracterizem e graduem a incapacidade funcional de pacientes com pneumopatias crônicas. Uma alternativa adicional para maximizar as informações geradas pelo TC6 envolve a utilização de índices compostos que levem em consideração o custo metabólico para o alcance de uma determinada DTC6 (como o produto da DTC6 pelo peso) ou, como recentemente sugerido em nosso meio, para pacientes com doença intersticial pulmonar, a intensidade da hipoxemia induzida pelo esforço (como a razão entre DTC6 e a dessaturação).(6)
O TC6 também pode ser utilizado ao longo do tempo para se observar objetivamente a progressão da perda funcional ou o potencial efeito positivo de intervenções terapêuticas ou reabilitadoras. A interpretação das variações da DTC6 é ainda mais complexa, haja vista a ampla variabilidade dos valores sugeridos para a minimal important difference (MID, diferença mínima importante), ou seja, "a menor diferença em um desfecho de interesse que pacientes percebam como importante e que levem o paciente, ou seu médico, a considerar uma mudança de conduta".(7) Na DPOC, por exemplo, a MID para a DTC6 varia amplamente tanto em valores absolutos (desde 25 m até 80 m) como relativos (de 10% a 40%).(7-11) Considerações metodológicas à parte, muito dessa variabilidade pode provir da constatação de que a relação entre a DTC6 e a capacidade funcional não é linear. Na verdade, como demonstrado na Figura 1, ela é curvilinear (hiperbólica), com redução progressiva da sua inclinação com o aumento de ambas as variáveis. Isso implica que um paciente na faixa A da Figura 1, com pequena DTC6 e baixa capacidade funcional, tenha um maior espaço para ganho do que um paciente na faixa C na mesma figura, com elevada DTC6 e capacidade funcional próxima ao seu teto. Por outro lado, um mesmo ganho absoluto (em metros) será uma fração muito maior do valor basal para o paciente da faixa A do que para o paciente da faixa C (Figura 1). Adicionalmente, ainda falta uma clara noção se essa relação permanece hiperbólica e com a mesma curvatura quando há perda funcional. Poderíamos assumir que uma dada redução absoluta e relativa da DTC6 representa essencialmente o mesmo declínio da capacidade funcional que seria esperado caso ambos os valores tivessem aumentado? Futuros estudos devem abordar tais aspectos, e, no momento, a melhor alternativa talvez seja reconhecer que a MID para a DTC6 provavelmente dependa da DTC6 basal (ou de pré-intervenção): menor para os pacientes mais graves, maior (ainda que mais difícil de ser atingida) para os menos graves (Figura 1).
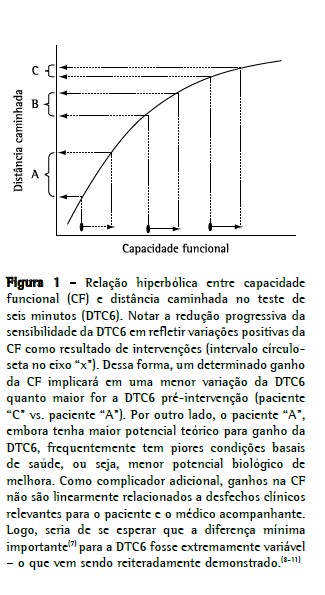
Revisões conceitualmente precisas e adequadamente balanceadas pelas melhores evidências disponíveis são sempre bem-vindas. O texto de Morales-Blanhir et al.(2) apresenta tais predicados e certamente será útil ao pneumologista clínico e aos colegas de outras especialidades e profissões paramédicas que lançam mão do TC6 para a avaliação da capacidade funcional. Entretanto, a incorporação definitiva do TC6 na prática clínica parece depender da resolução das complexidades na interpretação dos valores pontuais e das suas variações longitudinais em diferentes populações de pacientes com doença respiratória crônica.
José Alberto Neder
Professor Titular Livre-Docente, Coordenador do Setor de Função Pulmonar e Fisiologia Clínica do Exercício - SEFICE - e Chefe da Disciplina de Pneumologia, Universidade Federal de São Paulo - UNIFESP-EPM - São Paulo (SP) BrasilReferências1. ATS Committee on Proficiency Standards for Clinical Pulmonary Function Laboratories. ATS statement: guidelines for the six-minute walk test. Am J Respir Crit Care Med. 2002;166(1):111-7.
2. Morales-Blanhir JE, Vidal CE, Romero MJ, Castro MM, Villegas AL, Zamboni M. Six-minute walk test: a valuable tool for assessing pulmonary impairment. J Bras Pneumol. 2010;37(1):100-9.
3. Enright P, Sherrill D. Reference equations for the six-minute walk in healthy adults. Am J Respir Crit Care Med. 1998;158(5 Pt 1):1384-7.
4. Iwama AM, Andrade GN, Shima P, Tanni SE, Godoy I, Dourado VZ. The six-minute walk test and body weight-walk distance product in healthy Brazilian subjects. Braz J Med Biol Res. 2009;42(11):1080-5.
5. Casanova C, Celli BR, Barria P, Casas A, Cote C, de Torres JP, et al. The 6-min walk distance in healthy subjects: reference standards from seven countries. Eur Respir J. 2011;37(1):150-6. Epub 2010 Jun 4.
6. Pimenta SP, Rocha RB, Baldi BG, Kawassaki Ade M, Kairalla RA, Carvalho CR. Desaturation - distance ratio: a new concept for a functional assessment of interstitial lung diseases. Clinics (Sao Paulo). 2010;65(9):841-6.
7. Schünemann HJ, Guyatt GH. Commentary--goodbye M(C)ID! Hello MID, where do you come from? Health Serv Res. 2005;40:593-597.
8. Redelmeier DA, Bayoumi AM, Goldstein RS, Guyatt GH. Interpreting small differences in functional status: the Six Minute Walk test in chronic lung disease patients. Am J Respir Crit Care Med. 1997;155(4):1278-82.
9. Wise RA, Brown CD. Minimal clinically important differences in the six-minute walk test and the incremental shuttle walking test. COPD. 2005;2(1):125-9.
10. Puhan MA, Mador MJ, Held U, Goldstein R, Guyatt GH, Schünemann HJ. Interpretation of treatment changes in 6-minute walk distance in patients with COPD. Eur Respir J. 2008;32(3):637-43.
11. Holland AE, Hill CJ, Rasekaba T, Lee A, Naughton MT, McDonald CF. Updating the minimal important difference for six-minute walk distance in patients with chronic obstructive pulmonary disease. Arch Phys Med Rehabil. 2010;91(2):221-5.




