ABSTRACT
Intimal sarcoma of the pulmonary artery is a rare and potentially lethal tumor, the diagnosis of which is difficult and therefore frequently delayed. The clinical signs and symptoms are nonspecific, often mimicking chronic pulmonary thromboembolism (CPTE). We report the case of a 45-year-old male under treatment for CPTE associated with pulmonary arterial hypertension and chronic cor pulmonale. There was no response to treatment with anticoagulants and sildenafil. We emphasize the difficulties in diagnosing intimal sarcoma of the pulmonary artery, the need to investigate this neoplasm in the differential diagnosis of CPTE and the systematic use of criteria for the appropriate prescription of new medications for pulmonary artery hypertension.
Keywords:
Pulmonary embolism; Hypertension, pulmonary; Hemangiosarcoma; Diagnosis, differential.
RESUMO
O sarcoma intimal de artéria pulmonar é um tumor raro e potencialmente letal, de diagnóstico difícil e, muitas vezes, tardio. Os sinais e sintomas clínicos são inespecíficos, simulando com frequência o tromboembolismo pulmonar crônico (TEPC). Apresentamos o caso de um homem de 45 anos em tratamento de TEPC associado com hipertensão arterial pulmonar e cor pulmonale crônico, sem resposta ao uso de anticoagulantes e sildenafil. Ressaltamos as dificuldades para o diagnóstico do sarcoma intimal de artéria pulmonar, a necessidade de se pesquisar essa neoplasia no diagnóstico diferencial do TEPC e a utilização sistemática de critérios para a adequada indicação dos novos medicamentos para a hipertensão arterial pulmonar.
Palavras-chave:
Embolia pulmonar; Hipertensão pulmonar; Hemangiossarcoma; Diagnóstico diferencial.
IntroduçãoO sarcoma intimal de artéria pulmonar (SIAP) é extremamente raro.(1) Descrito inicialmente por Mandelstamm em 1923,(2-5) existem aproximadamente duzentos casos relatados na literatura.(4) A real incidência é desconhecida, mas provavelmente o SIAP é subdiagnosticado devido à sua semelhança com a tromboembolismo pulmonar crônico (TEPC).(1,4,6) O objetivo deste relato de caso é chamar a atenção para a necessidade de se pensar nesta entidade no diagnóstico diferencial do TEPC e discutir os métodos diagnósticos e as opções terapêuticas disponíveis para esta doença incomum e de prognóstico sombrio.
Relato de casoHomem de 45 anos de idade procurou o Hospital Madre Teresa de Belo Horizonte (MG) para a realização de angiotomografia de tórax como seguimento de TEP recorrente. Queixava-se de dispneia iniciada há dois anos, evoluindo de forma lenta e progressiva, associada a emagrecimento, aproximadamente de 20 kg, e febre ocasional, de até 38,5°C. Referia extensa propedêutica anterior e o diagnóstico de TEPC associado à hipertensão pulmonar. Estava em uso de anticoagulante oral e, iniciado há um mês, sildenafil 25 mg duas vezes ao dia, referindo melhora parcial do estado geral com essas medicações. Devido ao grau de dispneia, o paciente foi hospitalizado - classe funcional III, de acordo com a escala da Organização Mundial de Saúde (OMS). O paciente apresentava taquipneia (24 ciclos/min), SaO2 de 93% em ar ambiente e em repouso, taquicardia (113 bpm) e edema de membros inferiores. A pressão arterial era de 140/80 mmHg, havia turgência jugular (4+/4), e a ausculta cardíaca revelava terceira bulha em borda esternal esquerda inferior e sopro sistólico em foco pulmonar. O fígado estava palpável a 4 cm do rebordo costal direito.
O ecodopplercardiograma transtorácico, previamente realizado, mostrava aumento moderado das câmaras direitas, e a pressão sistólica da artéria pulmonar (PSAP) foi estimada em 76 mmHg. O ecocardiograma transesofágico demonstrou extensa trombose em tronco da artéria pulmonar e PSAP de 57 mmHg. Ao estudo ultrassonográfico dos membros inferiores, não havia sinais de trombose venosa profunda. A cintilografia pulmonar perfusional, realizada durante a internação, mostrava hipocaptação na projeção dos segmentos anterior e apical posterior do pulmão esquerdo e o pulmão direito não fora visualizado. No estudo angiotomográfico de tórax, verificava-se grande defeito de enchimento no trajeto mediastinal pericárdico do tronco e das artérias pulmonares, notando-se realce dessa estrutura pelo contraste intravenoso (Figura 1a). Havia também nódulos predominantemente periféricos à esquerda (Figura 1b), espessamento dos septos interlobulares e peribroncovasculares à direita, associado com consolidação no lobo superior, moderado derrame pericárdico e padrão de perfusão em mosaico (Figura 2).
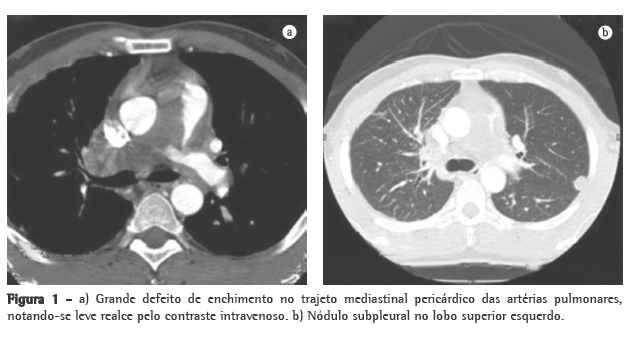
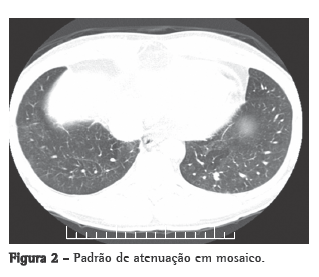
O quadro clínico associado à idade, a falência do tratamento anticoagulante, as alterações tomográficas e o realce pelo contraste levaram à hipótese da presença de sarcoma intimal - angiossarcoma - com metástases pulmonares. Indicou-se biópsia transtorácica guiada por TC de nódulo em pulmão esquerdo. O espécime obtido era constituído por um fragmento filiforme pardo avermelhado e amolecido, medindo 1,2 cm de comprimento.
Os cortes histológicos mostraram neoplasia mesenquimal constituída por proliferação de células fusiformes, com núcleos alongados, atípicos, hipertróficos, pleomórficos, hipercromáticos, com cromatina grosseira e algumas figuras de mitose. O citoplasma era pouco evidente. Havia raros focos de necrose e de hemorragia (Figura 3). A lesão era bem delimitada em relação ao parênquima pulmonar circunjacente que não mostrava alterações relevantes.
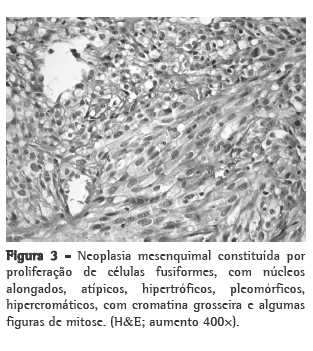
O estudo imuno-histoquímico mostrou positividade apenas focal para citoqueratinas AE1/AE3. Todos os outros marcadores estudados (CD34, S-100, HMB-45, actina de músculo liso, desmina, CD31 e TTF-1) foram negativos.
Baseado nos achados clínicos, histológicos e imuno-histoquímicos, foi feito o diagnóstico de sarcoma indiferenciado intimal metastático (Figura 3).
Devido ao grau de acometimento da síndrome consuptiva o paciente foi inicialmente encaminhado para tratamento oncológico, precedendo à intervenção cirúrgica.
Após a primeira sessão de quimioterapia, o paciente foi novamente hospitalizado devido à hemoptise volumosa, evoluindo para o óbito.
DiscussãoO SIAP é um tumor mesenquimal maligno muito raro(1) e de alta letalidade,(7) que acomete grandes vasos, frequentemente a aorta, a veia cava inferior e a artéria pulmonar,(1,7) apresentando-se como uma obstrução vascular devido ao crescimento intraluminal e a trombose associada. O SIAP pode ser confundido com o TEPC devido à semelhança dos sinais e sintomas e à evolução para hipertensão pulmonar(5,8,9) e posterior falência do ventrículo direito com cor pulmonale crônico.(10) Apresenta-se normalmente com dispneia, dor torácica e tosse.(1,6,7,9,11) Hemoptise,(1,6,7,9,11) emagrecimento, febre e baqueteamento digital também podem ser encontrados, e, quando presentes, devem levantar a suspeita de SIAP.(6,9)
A ausência de trombose venosa profunda, a pesquisa negativa para alterações pró-coagulantes e a ausência de resposta à terapêutica anticoagulante devem ser valorizadas.(3) A presença de sinais tomográficos de hipertensão pulmonar,(12-14) comum tanto no SIAP quanto no TEPC, pode levar ao diagnóstico equivocado dessa última condição em função da sua maior prevalência.(1) Segundo a OMS, distinguem-se três tipos de sarcoma de grandes vasos: angiossarcoma, leiomiossarcoma e sarcoma intimal.(7) Macroscopicamente, os sarcomas intimais acometem a túnica íntima das artérias e têm aspecto de coágulo gelatinoso ou mucinoso preenchendo o lúmen arterial.
Histologicamente são tumores, na sua maioria, indiferenciados ou pouco diferenciados, constituídos por células ora fusiformes, ora epitelioides, com marcantes atipias nucleares.(1) Na imuno-histoquímica, a maioria dos casos descritos cora-se pelo menos focalmente para CD34, CD31 e Fli-1, pois esses são marcadores de lesões vasculares.(15) O diagnóstico histológico mais comum é o fibro-histiocitoma maligno, seguido pelos angiossarcomas, rabdomiossarcomas e osteossarcomas. Como no caso aqui relatado, muitos sarcomas intimais são negativos para a maioria dos anticorpos testados. A expressão focal de citoqueratina AE1/AE3 pode sugerir o diagnóstico de um carcinoma sarcomatoide metastático. Todavia, o diagnóstico de carcinoma sarcomatoide só se encaixa em bases imuno-histoquímicas quando associamos os dados clínicos, laboratoriais e de imagem; o diagnóstico de sarcoma intimal foi o mais provável. Ressaltamos que uma ampla investigação clínica e de imagem foi realizada, e nenhum outro tumor foi localizado.
Aparentemente, a classificação histopatológica não influencia a conduta clínica nem o prognóstico dos pacientes.(3) O SIAP não tem preferência pelo sexo(9) e ocorre, em geral, na quinta década de vida,(4,6) sendo diagnosticado frequentemente em materiais de autópsias ou peças cirúrgicas, motivo pelo qual a sua real incidência é desconhecida. Podem ocorrer metástases para o cérebro, pâncreas, glândulas adrenais e pulmões. O prognóstico é ruim, com expectativa de vida de 12 a 18 meses após o início dos sintomas,(6) com taxas de sobrevida de 22% e 7% em um e dois anos, respectivamente.(7) A terapêutica inclui a remoção cirúrgica do tumor, sendo que a radioterapia e/ou a quimioterapia adjuvantes podem ser necessárias para complementação.(1,5,11)
A prescrição judiciosa de medicamentos deve constituir uma preocupação constante entre especialistas, outros médicos e entidades envolvidas no diagnóstico, no tratamento e na assistência de pacientes portadores de hipertensão arterial pulmonar.(16) O caso descrito ilustra esse problema e realça a importância da utilização adequada dos recursos diagnósticos e terapêuticos, tendo como guia as diretrizes nacionais e internacionais atualmente disponíveis.
O caso apresentado chama a atenção para a necessidade de se levantar o diagnóstico diferencial em pacientes não-responsivos ao tratamento corrente do tromboembolismo venoso. Dentre os diagnósticos alternativos está o SIAP. Constituem pistas para o seu diagnóstico, na angiotomografia de tórax, o realce pelo meio de contraste iodado pela massa e pela sua posição central no tronco e em artérias pulmonares, que sugerem fortemente o diagnóstico de SIAP em detrimento do TEPC.
Enfatiza-se a necessidade da utilização adequada dos métodos propedêuticos atualmente disponíveis para a exata definição etiológica dos pacientes portadores de hipertensão arterial pulmonar antes da indicação das novas especialidades farmacêuticas (inibidores da fosfodiesterase V e inibidores dos receptores de endotelina).(8,16)
Referências1. Nakajima J, Morota T, Matsumoto J, Takazawa Y, Murakawa T, Fukami T, et al. Pulmonary intimal sarcoma treated by a left pneumonectomy with pulmonary arterioplasty under cardiopulmonary bypass: report of a case. Surg Today. 2007;37(6):496-9.
2. Mandelstamm M. Über primäre Neubildungen des Herzens. Virchows Arch (Pathol Anat) 1923;245:43-57.
3. Widera E, Sulica R. Pulmonary artery sarcoma misdiagnosed as chronic thromboembolic pulmonary hypertension. Mt Sinai J Med. 2005;72(6):360-4.
4. Kerr KM. Pulmonary artery sarcoma masquerading as chronic thromboembolic pulmonary hypertension. Nat Clin Pract Cardiovasc Med. 2005;2(2):108-12; quiz 113.
5. Scheffel H, Stolzmann P, Plass A, Weber A, Prêtre R, Marincek B, et al. Primary intimal pulmonary artery sarcoma: a diagnostic challenge. J Thorac Cardiovasc Surg. 2008;135(4):949-50.
6. Ozbek C, Emrecan B, Calli AO, Gurbuz A. Intimal sarcoma of the pulmonary artery with retrograde extension into the pulmonic valve and right ventricle. Tex Heart Inst J. 2007;34(1):119-21.
7. Hsing JM, Thakkar SG, Borden EC, Budd GT. Intimal pulmonary artery sarcoma presenting as dyspnea: case report. Int Semin Surg Oncol. 2007;4:14.
8. McLaughlin VV, McGoon MD. Pulmonary arterial hypertension. Circulation. 2006;114(13):1417-31.
9. Neves S, San José J, Velho HV, Oliveira M, Esteves I, Torres S, et al. Pulmonary Artery Sarcoma - diagnostic and treatment difficulties [Article in Portuguese]. Rev Port Pneumol. 2003;9(1):41-51.
10. Engelke C, Riedel M, Rummeny EJ, Marten K. Pulmonary haemangiosarcoma with main pulmonary artery thrombosis imitating subacute pulmonary embolism with infarction. Br J Radiol. 2004;77(919):623-5.
11. Parish JM, Rosenow EC 3rd, Swensen SJ, Crotty TB. Pulmonary artery sarcoma. Clinical features. Chest. 1996;110(6):1480-8.
12. Simonneau G, Galiè N, Rubin LJ, Langleben D, Seeger W, Domenighetti G, et al. Clinical classification of pulmonary hypertension. J Am Coll Cardiol. 2004;43(12 Suppl S):5S-12S.
13. Barst RJ, McGoon M, Torbicki A, Sitbon O, Krowka MJ, Olschewski H, et al. Diagnosis and differential assessment of pulmonary arterial hypertension. J Am Coll Cardiol. 2004;43(12 Suppl S):40S-47S.
14. Pietra GG, Capron F, Stewart S, Leone O, Humbert M, Robbins IM, et al. Pathologic assessment of vasculopathies in pulmonary hypertension. J Am Coll Cardiol. 2004;43(12 Suppl S):25S-32S.
15. Sebenik M, Ricci A Jr, DiPasquale B, Mody K, Pytel P, Jee KJ, et al. Undifferentiated intimal sarcoma of large systemic blood vessels: report of 14 cases with immunohistochemical profile and review of the literature. Am J Surg Pathol. 2005;29(9):1184-93.
16. Sociedade Brasileira de Pneumologia e Tisiologia. Diretrizes Brasileiras para Manejo da Hipertensão Pulmonar - 2005. J Bras Pneumol. 2005;31(2):S1-S31.
Sobre os autoresAna Paula Alves Valle Dornas
Médica Especializanda em Pneumologia. Centro de Pesquisa e Pós-Graduação, Faculdade de Ciências Médicas de Minas Gerais, Belo Horizonte (MG) Brasil.
Frederico Thadeu Assis Figueiredo Campos
Médico Coordenador. Serviço de Pneumologia, Hospital Madre Teresa, Belo Horizonte (MG) Brasil.
Cláudia Juliana Rezende
Médica Coordenadora. Centro de Diagnóstico por Imagem, Hospital Madre Teresa, Belo Horizonte (MG) Brasil.
Carlos Alberto Ribeiro
Médico Patologista. Instituto Roberto Alvarenga, Hospital Madre Teresa, Belo Horizonte (MG) Brasil.
Nilson Figueiredo Amaral
Médico Coordenador. Serviço de Cirurgia Torácica, Hospital Madre Teresa, Belo Horizonte (MG) Brasil.
Ricardo de Amorim Corrêa
Professor Adjunto. Disciplina de Pneumologia, Faculdade de Medicina da Universidade Federal de Minas Gerais, Belo Horizonte (MG) Brasil.
Trabalho realizado no Serviço de Pneumologia, Hospital Madre Teresa, em parceria com o Centro de Pesquisa e Pós-Graduação da Faculdade de Ciências Médicas de Minas Gerais, Belo Horizonte (MG) Brasil.
Endereço para correspondência: Ana Paula Alves Valle Dornas. Rua São Paulo, 2186, apto 102, Lourdes, CEP 30170-132, Belo Horizonte, MG, Brasil.
Tel 55 31 3339-8000. E-mail: anapaulaab@yahoo.com.br
Apoio financeiro: Nenhum.
Recebido para publicação em 28/11/2008. Aprovado, após revisão, em 5/3/2009.




